व्यापकता
रेक्टल कैंसर, या रेक्टल ट्यूमर, बड़ी आंत का एक घातक नवोप्लाज्म है, जो मलाशय की दीवार में एक कोशिका के अनियंत्रित प्रसार से उत्पन्न होता है।
मलाशय के कैंसर के विशिष्ट लक्षणों में शामिल हैं: मलाशय से रक्तस्राव, मल में रक्त, एनीमिया, पेट में दर्द, पेट में ऐंठन, दस्त, कब्ज, शौच के बाद अपूर्ण आंत्र की भावना और एक मलाशय स्तर पर विदेशी शरीर की भावना।
रेक्टल कैंसर का एक सटीक निदान लचीला सिग्मायोडोस्कोपी और ट्यूमर बायोप्सी पर आधारित है।
संभावित उपचार हैं: सर्जिकल थेरेपी, रेडियोथेरेपी, कीमोथेरेपी और तथाकथित "लक्षित चिकित्सा"।
मलाशय की छोटी शारीरिक समीक्षा?
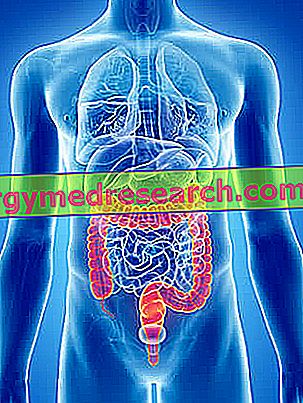
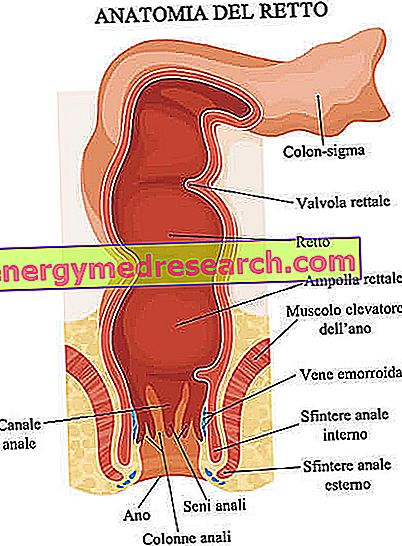
मलाशय बड़ी आंत या बड़ी आंत का टर्मिनल खंड है ।
आम तौर पर 12 और 15 सेंटीमीटर के बीच, और दूसरे और तीसरे त्रिक कशेरुकाओं के बीच की शुरुआत में, मलाशय आंतों के मार्ग का अनुसरण करता है जिसे सिग्मा या कोलोन-सिग्मा कहा जाता है और गुदा से पहले होता है ।
आम तौर पर, एनाटोमिस्ट मलाशय को दो भागों में विभाजित करते हैं: एक ऊपरी भाग, जिसे श्रोणि भाग कहा जाता है, जिसमें तथाकथित ampoule रहता है, और एक निचले हिस्से को एक गुदा भाग कहा जाता है, जिसमें तथाकथित गुदा नहर होते हैं ।
बाकी बड़ी आंत के समान एक ऊतकीय रचना के लिए धन्यवाद, मलाशय उस कार्य में योगदान देता है जो बाद के कवर में होता है: पचे हुए भोजन से पानी और इलेक्ट्रोलाइट्स (सोडियम, पोटेशियम, क्लोरीन, आदि) को अवशोषित करने के लिए।
इसके अलावा, आंत का टर्मिनल खंड होने के नाते, यह मल को प्राप्त करने और गुदा ( शौच ) के माध्यम से उनके निष्कासन को बढ़ावा देने के महत्वपूर्ण कार्य को भी कवर करता है।
रेक्टल कैंसर क्या है?
रेक्टल कैंसर, या रेक्टल ट्यूमर, मलाशय की दीवार में मौजूद कोशिकाओं में से किसी एक के अनियंत्रित प्रसार के कारण बड़ी आंत का घातक नियोप्लाज्म है।
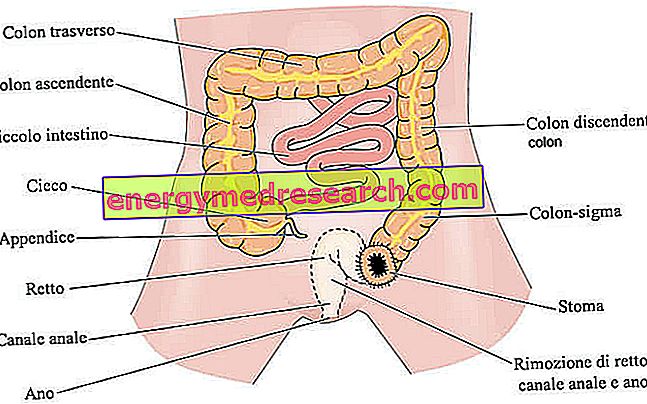
बड़ी आंत के शेष हिस्सों के साथ मलाशय के हिस्टोलॉजिकल और कार्यात्मक समानता के कारण, इस प्रकार का ट्यूमर बृहदान्त्र-मलाशय समूह के घातक नियोप्लाज्म से संबंधित है, जिसमें शामिल हैं: आरोही बृहदान्त्र ट्यूमर, अनुप्रस्थ बृहदान्त्र ट्यूमर, अवरोही बृहदान्त्र ट्यूमर और सिग्मा (या कोलन-सिग्मा ) ट्यूमर ।
जिज्ञासा
कोलोरेक्टल नियोप्लाज्म में, रेक्टल कैंसर सबसे आम है (नैदानिक मामलों का 50%), इसके बाद: सिग्मोइड ट्यूमर (मामलों का 19-21%), आरोही बृहदान्त्र कैंसर (16% मामलों में) ), अनुप्रस्थ बृहदान्त्र कैंसर (मामलों का 8%) और अवरोही बृहदान्त्र कैंसर (मामलों का 6%)।
मलाशय के कैंसर के प्रकार
रेक्टल कैंसर लगभग हमेशा एक एडेनोकार्सिनोमा, एक घातक ट्यूमर है जो आंतों के म्यूकोसा के उपकला कोशिकाओं से निकलता है ।
बड़ी आंत में, इन गुणों वाली उपकला कोशिकाएं तथाकथित म्यूकोसा का गठन करती हैं, अर्थात आंतों की दीवार की अंतरतम परत, वह जो पाचन के दौरान भोजन के साथ सीधा संपर्क बनाती है।
उन दुर्लभ परिस्थितियों में जिनमें यह एडेनोकार्सिनोमा नहीं है, रेक्टल कैंसर हो सकता है:
- जीनस माल्टोमा के गैर-हॉजकिन लिंफोमा ;
- एक कर्कश कार्सिनोमा ;
- एक गैस्ट्रोइंटेस्टाइनल स्ट्रोमल ट्यूमर ;
- एक लेयोमायोसार्कोमा ;
- एक कार्सिनॉयड ।
कारण
कई अन्य विकृतियों की तरह, रेक्टल कैंसर भी रेक्टल इंटेस्टाइनल वॉल की कोशिकाओं में से एक द्वारा आनुवंशिक उत्परिवर्तन के धीमे संचय का परिणाम है।
कई शोधों के बावजूद, डॉक्टरों ने अभी तक इन उत्परिवर्तन के सटीक कारणों की पहचान नहीं की है; हालांकि, वे प्रश्न में बीमारी के जोखिम कारकों के बारे में काफी सुनिश्चित हैं।
मलाशय कैंसर के जोखिम कारक क्या हैं?
रेक्टल कैंसर के जोखिम कारकों के बीच, विवरण में जाना निश्चित रूप से हैं:
- गैस्ट्रोइंटेस्टाइनल ट्रैक्ट के साथ सौम्य या घातक ट्यूमर के विकास के साथ वंशानुगत स्थितियों की उपस्थिति (उदा: लिंच II सिंड्रोम और पारिवारिक एडिनोमेटस पॉलीपोसिस );
- रेक्टल कैंसर या इसी तरह के ट्यूमर (जैसे कोलन कैंसर) के साथ कुछ परिचित;
- एक अस्वास्थ्यकर आहार, जिसमें लाल मांस की खपत, पशु मूल के वसायुक्त खाद्य पदार्थ और तले हुए खाद्य पदार्थ प्रबल होते हैं, और जिसमें खाद्य फाइबर और ताजे फल और सब्जियों की आपूर्ति दुर्लभ होती है;
- एडीनोमेटस पॉलीप्स के मलाशय में उपस्थिति;
- सूजन आंत्र रोग (जैसे क्रोहन रोग या अल्सरेटिव कोलाइटिस );
- उन्नत आयु;
- मोटापा, सिगरेट धूम्रपान, गतिहीनता और शराब का सेवन;
- एफ्रो-अमेरिकी दौड़ में सदस्यता;
महामारी विज्ञान का संक्षिप्त संदर्भ
विश्व स्तर पर, रेक्टल कैंसर और अन्य बड़ी आंत के नियोप्लाज्म प्रत्येक वर्ष दस लाख से अधिक लोगों को प्रभावित करते हैं, और साथ में वे महिलाओं में कैंसर के दूसरे सबसे आम रूप का प्रतिनिधित्व करते हैं, और तीसरा पुरुषों में कैंसर का सबसे आम रूप है।
लक्षण और जटिलताओं
बढ़ते ट्यूमर द्रव्यमान और आंतों की दीवार के साथ उत्तरार्द्ध की घुसपैठ के कारण उत्पन्न आंतों की रुकावट का फल, परिणामस्वरूप संवहनी क्षति, गुदा कैंसर के क्लासिक लक्षण और संकेत शामिल हैं:
- आंतरिक रक्तस्राव की घटना, जिसमें मल में रक्त की कम या अधिक स्पष्ट उपस्थिति शामिल है;
- खून बह रहा है;
- रक्त की अधिकता के कारण एनीमिया;
- थकावट, थकान, आराम करने पर अरुचि और अस्पष्टीकृत वजन घटाने। वे सभी लक्षण हैं जो एनीमिक स्थिति से उत्पन्न होते हैं;
- कब्ज के साथ बारी-बारी से दस्त;
- रिबन मल का उत्पादन;
- शौच के बाद आंत के अधूरे खाली होने की भावना;
- गुदा क्षेत्र में दर्द;
- निचले पेट में ऐंठन;
- जलन और गुदा खुजली;
- एक मलाशय स्तर पर एक विदेशी शरीर की नब्ज।
जटिलताओं
अधिकांश ट्यूमर की तरह, रेक्टल कैंसर में घुसपैठ की शक्ति होती है, जो इसे बीमारी के एक उन्नत चरण में, शरीर के आस-पास के अंगों और लिम्फ नोड्स पर आक्रमण करने के लिए, साथ ही रक्त और लसीका, मेटास्टेसिस के माध्यम से फैलाने की अनुमति देता है। यानी ट्यूमर कोशिकाएं) शारीरिक रूप से दूर के अंगों और लिम्फ नोड्स में।
मलाशय में एक ट्यूमर से मेटास्टेस से प्रभावित अंगों में, जिगर, फेफड़े, हड्डियों और मस्तिष्क में गिरावट आती है ।
निदान
सामान्य तौर पर, मलाशय के कैंसर का पता लगाने के लिए नैदानिक प्रक्रिया उद्देश्य परीक्षा और आमनेसिस से शुरू होती है; फिर, यह रक्त और मल पर प्रयोगशाला परीक्षणों की एक श्रृंखला के साथ आगे बढ़ता है, और एक डिजिटल गुदा अन्वेषण के साथ; अंत में, यह कुछ वाद्य परीक्षणों के साथ समाप्त होता है - इनमें से, लचीले रेक्टोसिग्मॉडोस्कोपी और कोलोनोस्कोपी सबसे महत्वपूर्ण हैं - और एक ट्यूमर बायोप्सी।
अन्य उपयोगी वाद्य परीक्षण:
- बेरियम सल्फेट बेस एनीमा
- ट्रांस-रेक्टल एंडोस्कोपिक अल्ट्रासाउंड
- थोरैक्स और एब्डोमिनो-पेल्विक क्षेत्र का सीटी स्कैन
बायोप्सी का महत्व
ट्यूमर बायोप्सी एकमात्र नैदानिक परीक्षण है जो पूर्ण निश्चितता के साथ स्थापित करने की अनुमति देता है, मलाशय में मौजूद ट्यूमर का प्रकार और उत्तरार्द्ध की उन्नति (या मंचन )।
चिकित्सकों को उपस्थित होने के लिए, सबसे उपयुक्त चिकित्सा की योजना के लिए एक नियोप्लाज्म के मंचन का ज्ञान आवश्यक है।
TYPE ADENOCARCINOMA के अधिकार की सीमा
तथाकथित ड्यूक्स वर्गीकरण के अनुसार, एक रेक्टल एडेनोकार्सिनोमा के संभावित चरण कुल चार हैं: स्टेज ए, स्टेज बी, स्टेज सी और स्टेज डी।
- स्टेज ए: यह सबसे कम गंभीर स्टेज है।
इस स्तर पर, ट्यूमर आंत के म्यूकोसा पर लगभग विशेष रूप से रहता है; शायद ही कभी, म्यूकोसा को अंतर्निहित परतों में धकेल दिया जाता है।
यह कभी भी लिम्फ नोड्स को प्रभावित नहीं करता है;
- स्टेज बी: स्टेज ए के तुरंत बाद गुरुत्वाकर्षण चरण है।
इस स्तर पर, ट्यूमर द्रव्यमान आंतों के श्लेष्म से परे घुस गया है और अंतर्निहित पेशी अंगरखा को प्रभावित करता है।
यहां तक कि ऐसी परिस्थितियों में यह कभी भी लिम्फ नोड्स को शामिल नहीं करता है।
- स्टेज सी: बढ़ते गुरुत्वाकर्षण के पैमाने पर, इसे तीसरे स्थान पर रखा गया है।
इस स्तर पर, ट्यूमर पेशी अंगरखा से परे चला गया है, यह भी आंतों की दीवार की बाहरी परत और पहले क्षेत्रीय लिम्फ नोड्स पर आक्रमण करता है।
- स्टेज डी: यह सबसे गंभीर स्टेज है।
इस स्तर पर, ट्यूमर ने अधिकांश क्षेत्रीय लिम्फ नोड्स को प्रभावित किया है और शरीर के विभिन्न अंगों में मेटास्टेस का प्रसार किया है।
चिकित्सा
वर्तमान में, रेक्टल कैंसर के रोगी कम से कम 4 विभिन्न प्रकार के उपचारों पर भरोसा कर सकते हैं: सर्जिकल थेरेपी, रेडियोथेरेपी, कीमोथेरेपी और तथाकथित " थेरेपी थेरेपी "।
जिस तरह से चिकित्सक इस प्रकार के उपचार का अभ्यास करते हैं और उन्हें एक साथ जोड़ते हैं, सर्वोत्तम परिणाम प्राप्त करने के लिए, मुख्य रूप से नियोप्लासिया की प्रगति के चरण पर निर्भर करता है और दूसरा, ट्यूमर के द्रव्यमान के सटीक स्थान पर और स्वास्थ्य की स्थिति पर। रोगी का।
क्या मलाशय में ट्यूमर उपचार योग्य है?
रेक्टल कैंसर एक अच्छी सफलता दर के साथ इलाज योग्य है जब तक इसका विस्तार आंतों की दीवार (चरण ए और बी कैंसर) तक सीमित है।
वास्तव में, जब यह कहीं और फैलता है, तो यह धीरे-धीरे कम और कम हो जाता है (ज्यादातर कैंसर के चरण सी और स्टेज डी ट्यूमर में)।
मूल रूप से एक के अलावा अन्य स्थानों में ट्यूमर का विस्तार चिकित्सा के उद्देश्य को बदल देता है: यदि प्रारंभिक अवस्था में नियोप्लाज्म के लिए चिकित्सीय उद्देश्य चिकित्सा प्राप्त करना है, तो सबसे उन्नत चरणों में नियोप्लाज्म के लिए, उपचार का उद्देश्य यह रोगसूचक-उपशामक है, क्योंकि उपचार की संभावना कम से कम हो जाती है।
शल्य चिकित्सा
प्रारंभिक अवस्था में मलाशय के ट्यूमर से चिकित्सा प्राप्त करने के लिए सर्जिकल थेरेपी आवश्यक है।
इसमें कई दृष्टिकोण शामिल हैं, जिनमें शामिल हैं:
- ट्रांस गुदा गुदा । यह चरण ए ट्यूमर को हटाने और आंतों के श्लेष्म तक सीमित करने के लिए संकेत दिया गया है। ट्यूमर द्रव्यमान तक पहुंच गुदा के माध्यम से होता है।
- Mesorectal excision । यह मलाशय में ट्यूमर को हटाने के लिए संकेत दिया जाता है जो म्यूकोसा से परे घुस गए हैं। लैप्रोस्कोपी द्वारा निष्पादित, यह नियोप्लासिया को ले जाने वाली सही आंत के हिस्से को हटाने और मेसोरेटो को हटाने के लिए प्रदान करता है।
इसकी प्राप्ति के बाद, मल के निष्कासन के लिए, इसे पेट के रंध्र (कोलोस्टॉमी या रेक्टोस्टॉमी) के निष्पादन की आवश्यकता होती है।
- एनास्टोमोसिस के साथ कम पूर्वकाल लकीर । यह मलाशय के शीर्ष पर स्थित स्टेज बी के कम से कम मलाशय के ट्यूमर को हटाने के लिए संकेत दिया गया है। यह नियोप्लाज्म के साथ मलाशय खंड को हटाने के लिए प्रदान करता है और, यदि आवश्यक हो, तो दूषित क्षेत्रीय लिम्फ नोड्स का।
पाचन तंत्र की निरंतरता को बहाल करने के लिए एनास्टोमोसिस स्वस्थ आंतों के खंडों को जोड़ने का कार्य करता है।
- एब्डोमिनो-पेरिनेल लकीर । यह गुदा बी के पास स्थित कम से कम चरण बी में मलाशय के ट्यूमर को हटाने के लिए संकेत दिया गया है। यह ट्यूमर द्रव्यमान की सीधी रेखा को हटाने के लिए प्रदान करता है और, यदि आवश्यक हो, तो दूषित क्षेत्रीय लिम्फ नोड्स का।
इसके अहसास के बाद, सर्जन को पेट के बलगम (कोलोस्टॉमी या रेक्टोस्टॉमी) करना चाहिए, ताकि मल के निष्कासन के लिए एक मार्ग की गारंटी मिल सके।
- पेल्विक एक्सटेंशन । यह श्रोणि अंगों (बृहदान्त्र, अवरोही, मलाशय, गुदा, मूत्राशय, मूत्रमार्ग, पुरुषों में प्रोस्टेट, और महिलाओं में अंडाशय, गर्भाशय ग्रीवा और योनि) को हटाने के लिए शल्य प्रक्रिया है।
इसका उपयोग तब किया जाता है जब रेक्टल नियोप्लाज्म एक उन्नत अवस्था में होता है और बड़ी आंत के करीब के अंगों को दूषित कर देता है।
यह एक रोगसूचक प्रशामक उपचार है।
- प्रतिरोधी ट्यूमर का बाईपास । यह मलाशय के अंदर ट्यूमर द्रव्यमान की उपस्थिति से व्युत्पन्न मल के मार्ग को अवरुद्ध करने के लिए उपयोग की जाने वाली एक प्रक्रिया है।
इसका उपयोग एक उन्नत चरण में रेक्टल ट्यूमर की उपस्थिति में किया जाता है और जिसके लिए सर्जिकल निष्कासन अव्यवहारिक होता है।
रेडियोथेरेपी और कीमोथेरेपी
रेडियोथेरेपी में नियोप्लास्टिक कोशिकाओं को नष्ट करने के उद्देश्य से उच्च ऊर्जा आयनीकरण विकिरण की एक निश्चित खुराक के लिए एक ट्यूमर द्रव्यमान का संपर्क होता है।
दूसरी ओर, कीमोथेरेपी, एक ट्यूमर की कोशिकाओं सहित तेजी से बढ़ती कोशिकाओं को मारने में सक्षम ड्रग्स की, या तो अंतःशिरा या मौखिक रूप से प्रशासन के होते हैं।
एक रेक्टल ट्यूमर की उपस्थिति में, रेडियोथेरेपी और कीमोथेरेपी का उपयोग किया जा सकता है:
- पूर्व-सर्जिकल उपचार (या नवजात शिशु ), ट्यूमर के आकार को कम करने के लिए ताकि इसके बाद के निष्कासन को सुविधाजनक बनाया जा सके।
- सर्जिकल उपचार के बाद बच सकने वाली कैंसर कोशिकाओं को नष्ट करने के लिए सर्जिकल उपचार (या सहायक )।
- रोगसूचक-प्रशामक उपचार, जब, शरीर के विभिन्न हिस्सों में मेटास्टेस के प्रसार के कारण, ट्यूमर का एक प्रभावी हटाने अव्यावहारिक है।
लक्षित चिकित्सा
" लक्षित थेरेपी " एक विशेष दवाओं (उदाहरण: bevacizumab, ramucirumab, cetuximab, panitumumab, regorafenib आदि) पर आधारित उपचार है, जो विशेष रूप से उन सभी के विपरीत है जो कैंसर कोशिकाओं के विकास और विकास के पक्षधर हैं।
मलाशय के कैंसर के उपचार में, "लक्षित चिकित्सा" का उपयोग एक उन्नत स्तर पर नियोप्लाज्म के लिए एक रोगसूचक उपाय के रूप में किया जाता है।
रोग का निदान
रेक्टल ट्यूमर का रोग का निदान नियोप्लाज्म के चरण पर सख्ती से निर्भर करता है। वास्तव में, कई चिकित्सा अध्ययन रिपोर्ट करते हैं कि:
- स्टेज ए ट्यूमर के लिए, निदान से 5 साल की जीवित रहने की दर कम से कम 80% है;
- स्टेज बी कैंसर के लिए, निदान से 5 साल की जीवित रहने की दर 50 से 60% के बीच है;
- स्टेज सी ट्यूमर के लिए, निदान से 5 साल की जीवित रहने की दर 30-40% है;
- अंत में, स्टेज डी ट्यूमर के लिए, निदान से 5 वर्ष की जीवित रहने की दर 10% से कम है।
निवारण
डॉक्टरों के अनुसार, रेक्टल कैंसर के विकास की संभावना को कम करने के लिए परिवर्तनशील जोखिम वाले कारकों (गलत आहार, गतिहीन जीवन शैली, मोटापा, आदि) को सीमित करना अच्छा है।



