व्यापकता
एपेंडिमोमा एक मस्तिष्क ट्यूमर है जो एपेंडिमल कोशिकाओं में उत्पन्न होता है ; ये कोशिकाएं सेरेब्रल निलय और रीढ़ की हड्डी के केंद्रीय चैनल को कवर करती हैं।
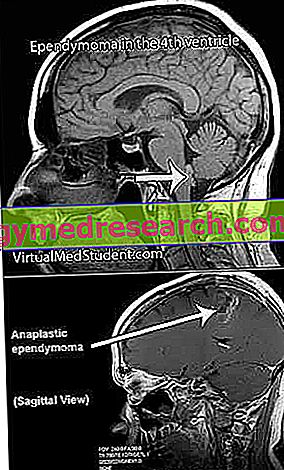
नैदानिक प्रक्रिया में कई परीक्षण शामिल हैं, क्योंकि यह चिकित्सा से पहले ट्यूमर की सटीक स्थिति और गंभीरता पर वापस जाने के लिए उपयोगी है।
सर्जिकल हटाने के लिए खुद को उधार देने वाले एपेंडिमोमा को हटाया जाना चाहिए। बाद के उपचार (रेडियोथेरेपी और कीमोथेरेपी) निष्कासन ऑपरेशन की अच्छाई पर निर्भर करते हैं।
ब्रेन ट्यूमर का संक्षिप्त संदर्भ
जब हम ब्रेन ट्यूमर, या ब्रेन ट्यूमर या ब्रेन ट्यूमर की बात करते हैं, तो हम ट्यूमर कोशिकाओं के सौम्य या घातक द्रव्यमानों को संदर्भित करते हैं जो मस्तिष्क को प्रभावित करते हैं (इसलिए टेलेंसफेलॉन, डाइसेन्फेलॉन, सेरिबैलम और एन्सेफैलिक ट्रंक के बीच का क्षेत्र) या रीढ़ की हड्डी । साथ में, मस्तिष्क और रीढ़ की हड्डी केंद्रीय तंत्रिका तंत्र ( CNS ) का निर्माण करते हैं।
आनुवांशिक उत्परिवर्तन का फल, जिनमें से बहुत बार सटीक कारण अज्ञात होता है, ब्रेन ट्यूमर हो सकता है:
- केंद्रीय तंत्रिका तंत्र के एक सेल से सीधे उत्पन्न होता है (इस मामले में इसे प्राथमिक ब्रेन ट्यूमर भी कहा जाता है );
- शरीर के अन्य स्थानों में मौजूद एक घातक ट्यूमर से प्राप्त होता है, जैसे कि फेफड़े (इस दूसरे मामले में उन्हें द्वितीयक मस्तिष्क ट्यूमर भी कहा जाता है )।
केंद्रीय तंत्रिका तंत्र की चरम जटिलता और बड़ी संख्या में विभिन्न कोशिकाएं जो इसे रचना करती हैं, को देखते हुए कई अलग-अलग प्रकार के मस्तिष्क ट्यूमर हैं: नवीनतम अनुमानों के अनुसार, 120 और 130 के बीच।
उनकी दुर्भावना के बावजूद या नहीं, ब्रेन ट्यूमर को लगभग हमेशा रेडियोथेरेपी और / या कीमोथेरेपी के साथ हटा दिया जाता है और इलाज किया जाता है, क्योंकि वे अक्सर न्यूरोलॉजिकल समस्याएं पैदा करते हैं जो एक सामान्य जीवन के साथ असंगत होते हैं।
एपेंडीनोमा क्या है?
एपेंडिमोमा एक मस्तिष्क ट्यूमर है जो एपेंडीमा, या एपिथेलियम से उत्पन्न होता है जो मस्तिष्क के निलय और रीढ़ की हड्डी के केंद्रीय नलिका को दर्शाता है।
एपेंडीमा को इसलिए नाम दिया गया है क्योंकि इसमें ग्लिया की विशेष कोशिकाएं होती हैं, जिन्हें एपेंडिमोसाइट्स या अधिक सरल रूप से एपेंडिमोसाइट्स कहा जाता है ।
एपेंडिमोमा सौम्य नियोप्लाज्म और घातक नियोप्लाज्म दोनों हो सकते हैं।
एक सौम्य ट्यूमर और एक घातक ट्यूमर के बीच अंतर
एक सौम्य ट्यूमर असामान्य कोशिकाओं का एक द्रव्यमान है जो धीरे-धीरे बढ़ता है, इसमें थोड़ी घुसपैठ शक्ति होती है और समान रूप से दुर्लभ (यदि शून्य नहीं) मेटास्टेसिसिंग शक्ति होती है।
इसके विपरीत, एक घातक ट्यूमर एक असामान्य कोशिका द्रव्यमान है जो तेजी से बढ़ता है, इसमें उच्च घुसपैठ की शक्ति होती है और लगभग हमेशा एक उच्च मेटास्टेटिक शक्ति होती है।
एनबी: घुसपैठ की शक्ति के लिए, हमारा मतलब आसन्न शारीरिक क्षेत्रों को प्रभावित करने की क्षमता है। मेटास्टेसाइजिंग शक्ति के साथ, हालांकि, रक्त या लसीका परिसंचरण के माध्यम से शरीर के अन्य अंगों और ऊतकों में (मेटास्टेसिस) फैलने के लिए ट्यूमर कोशिकाओं की क्षमता का संदर्भ दिया जाता है।
GLIA, GLIA और EPENDIMA की सेल
अपनी कोशिकाओं के साथ, ग्लिया न्यूरॉन्स के जटिल नेटवर्क को सहायता, स्थिरता और पोषण प्रदान करती है, मानव शरीर के भीतर मौजूद होती है और तंत्रिका संकेतों को प्रसारित करने का कार्य करती है।

मस्तिष्क निलय (सोने में हाइलाइट)। केंद्रीय तंत्रिका तंत्र में, ग्लिया के सेलुलर तत्व एस्ट्रोसाइट्स, ऑलिगोडेंड्रोसाइट्स, एपेंडिमल कोशिकाएं और माइक्रोग्लिया कोशिकाएं हैं।
परिधीय तंत्रिका तंत्र ( एसएनपी ) में, ग्लिया के सेलुलर तत्व श्वान कोशिकाएं और उपग्रह कोशिकाएं हैं।
एपेंडिमोसाइट्स की गतिविधि के लिए धन्यवाद, एपेंडिअम सेफलोरासिडियन तरल (या शराब ) के संचलन और उत्पादन में शामिल है।
EPENDIMUMS का प्रकारीय स्थान
एपेंडिमोमा मस्तिष्क और रीढ़ की हड्डी दोनों में विकसित हो सकता है।
एन्सेफेलिक मूल वाले, कभी-कभी, शराब के माध्यम से रीढ़ की हड्डी में फैल सकते हैं।
EPENDIMOMA: TYCROLOGIES और ACCRESCIMENTO की उनकी छवि

केंद्रीय तंत्रिका तंत्र (CNS)।
ब्रेन ट्यूमर को 4 डिग्री में पहचाना जाता है - पहले चार रोमन नंबरों से पहचाना जाता है - उनकी वृद्धि क्षमता पर निर्भर करता है।
ग्रेड I और II मस्तिष्क नियोप्लाज्म बहुत धीरे-धीरे बढ़ते हैं और एक संकीर्ण मस्तिष्क क्षेत्र को प्रभावित करते हैं; वे आम तौर पर सौम्य हैं।
इसके विपरीत, ग्रेड III और IV मस्तिष्क नियोप्लाज्म तेजी से विस्तार करते हैं और आसपास के ऊतक क्षेत्रों पर आक्रमण करते हैं; वे आम तौर पर निंदनीय हैं।
एक ग्रेड I या II ब्रेन ट्यूमर, समय के साथ, एक ग्रेड III या IV ट्यूमर में बदल सकता है।
कम से कम चार प्रकार के एपेंडीमा होते हैं, जो उनकी विशेषताओं के संदर्भ में अलग-अलग होते हैं और 4 में से 3 मामलों में, सीमा के संदर्भ में भी होते हैं:
- उप निर्भरता । यह बहुत धीमी गति से बढ़ने वाला ग्रेड I ब्रेन ट्यूमर है, जो आमतौर पर सेरेब्रल वेंट्रिकल्स के पास बनता है
- मिक्सोपापिलरी एपेंडिमोमा । उप निर्भरता की तरह, यह एक धीमी गति से बढ़ने वाला ग्रेड I ब्रेन ट्यूमर है; हालांकि, पिछले मामले के विपरीत, यह रीढ़ की हड्डी के निचले हिस्सों में विकसित होता है।
- वास्तविक महामारी । यह एक धीमी गति से बढ़ने वाली ग्रेड II ग्लियोमा है, जो सेरेब्रल निलय के पास या उसके आसपास उत्पन्न हो सकती है।
- एनाप्लास्टिक एपेंडिमोमा । यह एक ग्रेड III घातक मस्तिष्क ट्यूमर है, जो आमतौर पर मस्तिष्क में (निलय के पास) या पीछे के कपाल फोसा में और केवल कुछ मामलों में रीढ़ की हड्डी में दिखाई देता है। किसी भी घातक ट्यूमर की तरह, इसकी विकास दर बहुत तेज है।
महामारी विज्ञान
एपेंडिमोमास सभी केंद्रीय तंत्रिका तंत्र ट्यूमर के 2-4% का प्रतिनिधित्व करते हैं।
वे वयस्कों और बच्चों दोनों को प्रभावित कर सकते हैं: पहले वाले में, वे काफी दुर्लभ हैं और ज्यादातर 45 वर्ष से कम उम्र के विषयों को शामिल करते हैं; बाद में, वे छठे सबसे आम ब्रेन ट्यूमर का गठन करते हैं और विशेष रूप से 3 साल (30% मामलों) के तहत व्यक्तियों को प्रभावित करते हैं।
कारण
एपेंडिमोमा, साथ ही लगभग सभी मानव मस्तिष्क ट्यूमर, उन कारणों के लिए उत्पन्न होते हैं जो अभी तक ज्ञात नहीं हैं।
जोखिम कारक
डॉक्टर और शोधकर्ता इस बात से सहमत हैं कि कम से कम दो स्थितियां ऐसी हैं जो एपेंडिमोमा की उपस्थिति का पक्ष ले सकती हैं:
- सिर पर पिछला एक्स-रे उपचार । इस संबंध में, यह निर्दिष्ट करना आवश्यक है कि कुछ विद्वानों की एक अलग राय है: उनका मानना है कि, वास्तव में, रेडियोथेरेपी का कोई हानिकारक प्रभाव नहीं है।
- न्यूरोफाइब्रोमैटोसिस प्रकार II से पीड़ित, एक दुर्लभ आनुवंशिक और वंशानुगत बीमारी है जो तंत्रिका तंत्र के स्तर पर कई ट्यूमर की उपस्थिति का कारण बनती है।
लक्षण और जटिलताओं
एपेंडीमा के लक्षण और संकेत एक ही ट्यूमर की शुरुआत की साइट पर निर्भर करते हैं।
यदि ट्यूमर रीढ़ की हड्डी में रहता है, तो रोगी आमतौर पर चेतावनी देता है:
- ट्यूमर द्रव्यमान के सटीक स्थान के आधार पर, गर्दन या पीठ में दर्द।
- हाथ और पैर में कमजोरी और / या कमजोरी।
- मूत्राशय पर नियंत्रण के साथ समस्या।
यदि नवोप्लाज्म मस्तिष्क में स्थित है, तो लक्षण चित्र में आमतौर पर शामिल होते हैं:
- सिर दर्द
- मतली और उल्टी, विशेष रूप से सुबह में
- मिरगी का संकट
- दृष्टि संबंधी समस्याएं। वे उठते हैं यदि एपेंडिमोमा ऑप्टिक तंत्रिका के पास रहता है।
- शरीर के एक तरफ के अंगों (ऊपरी और निचले दोनों) में कमजोरी और कमजोरी की भावना। वे विशिष्ट विकार हैं जब एपेंडिमोमा मस्तिष्क के ललाट या पार्श्विका लोब को प्रभावित करते हैं।
- समन्वय और संतुलन की समस्याएं। वे विशिष्ट लक्षण हैं जब मस्तिष्क के टेम्पोरल लोब के करीब एपेंडिमोमा हुआ है।
- मूड में बदलाव (उदाहरण के लिए अचानक चिड़चिड़ापन) और व्यक्तित्व। वे तब होते हैं जब मस्तिष्क के सामने के लोब के पास एपेंडीमा होता है।
सिर, NAUSEA और महिलाओं
सिरदर्द, मतली और उल्टी इंट्राक्रैनील (या इंट्राक्रानियल) दबाव में वृद्धि के कारण होती है । यह वृद्धि दो कारणों से हो सकती है, अक्सर सहवर्ती:
- क्योंकि वृद्धि ट्यूमर द्रव्यमान सेफलोरासिडियन तरल के सामान्य प्रवाह के विपरीत है।
- क्योंकि ट्यूमर द्रव्यमान के आसपास एडिमा बनाता है

साप्ताहिकों की गणना
ट्यूमर I की धीमी वृद्धि दर के बाद से ग्रेड I या II एपेंडिमोमा के लक्षण धीरे-धीरे दिखाई देते हैं (इसमें महीनों लग सकते हैं)।
पूरी तरह से विपरीत तरीके से, एक ग्रेड III एपेंडिमोमा के लक्षण नियोप्लाज्म की उपस्थिति के बाद शीघ्र ही विकसित होते हैं, क्योंकि जिस दर पर ट्यूमर द्रव्यमान बढ़ता है वह बहुत तेजी से होता है।
निदान
एपेंडिमोमा के एक संदिग्ध मामले का सामना करते हुए, डॉक्टर सावधानीपूर्वक शारीरिक जांच और कण्डरा सजगता के विश्लेषण द्वारा अपनी नैदानिक जांच शुरू करते हैं।
उसके बाद, वे एक नेत्र परीक्षण करते हैं और रोगी से मानसिक स्थिति और संज्ञानात्मक क्षमताओं (तर्क, स्मृति, आदि) के मूल्यांकन के उद्देश्य से कुछ प्रश्न पूछते हैं।
अंत में, किसी भी संदेह को दूर करने और ट्यूमर के स्थान और सटीक आकार को जानने के लिए, विशिष्ट परीक्षणों का उपयोग करें जैसे:
- परमाणु चुंबकीय अनुनाद
- टीएसी (या कम्प्यूटरीकृत अक्षीय टोमोग्राफी)
- ट्यूमर की बायोप्सी
- काठ का पंचर
ऑबजक्टिव एनालिसिस और टेंपल रिफ्लेक्शंस, ऑक्यूलर टीज़ और मेंटल-कॉज़ल इवैल्यूएशन
- उद्देश्य परीक्षा में रोगी द्वारा सूचित या प्रकट लक्षणों और लक्षणों का विश्लेषण शामिल है। यद्यपि यह कोई निश्चित डेटा प्रदान नहीं करता है, यह प्रगति में बीमारी के प्रकार को समझने के लिए बहुत उपयोगी हो सकता है।
- कण्डरा सजगता की परीक्षा के साथ, चिकित्सक न्यूरोमस्कुलर और समन्वयक विकारों की उपस्थिति या अनुपस्थिति का आकलन करता है।
- एक ऑकुलर टेस्ट का उपयोग करते हुए, चिकित्सक ऑप्टिक तंत्रिका का निरीक्षण करता है और इसकी भागीदारी का विश्लेषण करता है।
- मानसिक स्थिति और संज्ञानात्मक कौशल का मूल्यांकन यह समझने के इरादे से किया जाता है कि केंद्रीय तंत्रिका तंत्र के किस क्षेत्र में एक नियोप्लाज्म विकसित हो सकता है। उदाहरण के लिए, केवल निचले अंगों पर विकार खोजने से मस्तिष्क और इसके बजाय, रीढ़ की हड्डी में स्थित एक न्यूरोलॉजिकल समस्या का पता चलता है।
NUCLEAR मैगनेटिक रिजनेंस (RMN)
परमाणु चुंबकीय अनुनाद इमेजिंग ( एमआरआई ) एक दर्द रहित नैदानिक परीक्षण है जो मानव शरीर की आंतरिक संरचनाओं को आयनीकरण विकिरण (एक्स-रे) के उपयोग के बिना अनुमति देता है।
इसका ऑपरेटिंग सिद्धांत बल्कि जटिल है और चुंबकीय क्षेत्रों के निर्माण पर आधारित है, जो एक डिटेक्टर द्वारा छवियों में तब्दील होने में सक्षम संकेतों का उत्सर्जन करते हैं।
मस्तिष्क और मज्जा के चुंबकीय अनुनाद इन दो डिब्बों का एक संतोषजनक दृश्य प्रदान करते हैं। हालांकि, कुछ मामलों में, दृश्य की गुणवत्ता को अनुकूलित करने के लिए, एक विपरीत तरल का शिरापरक इंजेक्शन अपरिहार्य हो सकता है। इन स्थितियों में, परीक्षण न्यूनतम रूप से आक्रामक हो जाता है, क्योंकि इसके विपरीत तरल (या माध्यम) के दुष्प्रभाव हो सकते हैं।
एक क्लासिक आरएमएन में लगभग 30-40 मिनट लगते हैं।
टीएसी
टीएसी एक नैदानिक प्रक्रिया है जो शरीर के आंतरिक अंगों की एक अत्यधिक विस्तृत तीन आयामी छवि बनाने के लिए आयनकारी विकिरण का शोषण करती है।
हालांकि दर्द रहित, इसे एक्स-रे एक्सपोज़र के कारण आक्रामक माना जाता है। इसके अलावा, चुंबकीय अनुनाद इमेजिंग की तरह, इसके विपरीत एजेंट के उपयोग की आवश्यकता हो सकती है - संभावित दुष्प्रभावों से मुक्त नहीं - दृश्य की गुणवत्ता में सुधार करने के लिए।
एक क्लासिक TAC में लगभग 30-40 मिनट लगते हैं।
बायोप्सी
एक ट्यूमर बायोप्सी संग्रह में और ऊतकीय विश्लेषण में, प्रयोगशाला में, नियोप्लास्टिक द्रव्यमान से आने वाली कोशिकाओं के नमूने के होते हैं। यह सबसे उपयुक्त परीक्षण है यदि हम किसी ट्यूमर (प्रकार, डिग्री और दुर्दमता) की मुख्य विशेषताओं पर वापस जाना चाहते हैं।
एक एपेंडीमा से कोशिकाओं का निष्कर्षण आम तौर पर सामान्य संज्ञाहरण (तब रोगी के साथ सो रहा है) के तहत होता है और इसमें खोपड़ी की ड्रिलिंग शामिल होती है, ताकि वांछित क्षेत्र में संग्रह के लिए एक विशेष सुई डाली जा सके।
जाहिर है, ट्यूमर बायोप्सी नियोप्लाज्म की सटीक साइट की पहचान करने के बाद होता है।
लम्बर पंच
काठ का पंचर मस्तिष्कमेरु द्रव के निष्कर्षण और प्रयोगशाला में इसके विश्लेषण में शामिल है।
शराब को वापस लेने के लिए, एक सुई का उपयोग किया जाता है जो डॉक्टर काठ का कशेरुक L3-L4 या L4-L5 के बीच सम्मिलित करता है। सम्मिलन बिंदु पर स्थानीय संवेदनाहारी का एक इंजेक्शन स्पष्ट रूप से किया जाता है।
एक एपेंडिमोमा की उपस्थिति में काठ का पंचर करना यह निर्धारित करने के लिए कार्य करता है कि ट्यूमर मस्तिष्क से शराब तक फैल गया है या नहीं।
इलाज
जब ependymoma दुर्गम स्थिति में नहीं रहता है, तो इसे पूरी तरह से या काफी हद तक हटाने के लिए हर संभव प्रयास करना अच्छा होता है ।
आगे के उपचार का उपयोग - इस मामले में विकिरण चिकित्सा और कभी-कभी कीमोथेरेपी - हटाने और ट्यूमर की विशेषताओं पर निर्भर करता है।
सर्जरी
खुद को पूरी तरह से हटाने के लिए जो एपेंडिमोमा होते हैं, वे निहित आयामों की डिग्री I या II के होते हैं, जो आसानी से पहुंचने की स्थिति में होते हैं।
इसके विपरीत, एपेंडिमोमा जो केवल आंशिक रूप से हटाए जाते हैं वे डिग्री III के होते हैं और डिग्री I या II के वे स्थान तक पहुंचने के लिए असुविधाजनक और कठिन स्थित होते हैं।
निष्कासन सर्जरी के अंत में (चाहे आंशिक या कुल, इससे कोई फर्क नहीं पड़ता), रोगी को एक पूर्ण आराम चरण का पालन करना आवश्यक है, इसके बाद फिजियोथेरेपी की अवधि होती है।
कुल निष्कासन के लाभ
विकिरण उपचार को अतिश्योक्तिपूर्ण बनाने के अलावा, ट्यूमर द्रव्यमान को हटाने का मतलब नियोप्लाज्म से कुल वसूली भी हो सकता है।
रेडियोथेरेपी
ट्यूमर रेडियोथेरेपी नियोप्लास्टिक कोशिकाओं को नष्ट करने के उद्देश्य से उच्च-ऊर्जा आयनीकरण विकिरण के उपयोग के आधार पर उपचार की विधि है।
यह एपेंडिमोमा के मामले में कब अपनाया जाता है:
- सर्जिकल हटाने का ऑपरेशन अव्यावहारिक है । यह तब होता है जब ट्यूमर द्रव्यमान सर्जन द्वारा अप्राप्य स्थिति में होता है।
- एक ग्रेड I या II ट्यूमर का सर्जिकल निष्कासन आंशिक था, इसलिए कुछ कैंसर कोशिकाएं बनी रहीं।
- नियोप्लाज्म ग्रेड III था । इन स्थितियों में, अवशिष्ट नियोप्लास्टिक कोशिकाओं में एपेंडाइमोमा (रिलैप्स) को फिर से बनाने और स्वस्थ मस्तिष्क द्रव्यमान को प्रभावित करने की एक मजबूत प्रवृत्ति होती है।
कीमोथेरेपी
कीमोथेरेपी में ड्रग्स का प्रशासन होता है जो कैंसर कोशिकाओं सहित सभी तेजी से बढ़ती कोशिकाओं को मारने में सक्षम हैं।
रिलैक्सेशन होने पर इसे ध्यान में रखा जाता है।
सांप्रदायिक देखभाल
ट्यूमर एडिमा से संबंधित मिर्गी के दौरे और विकारों को कम करने के लिए, डॉक्टर क्रमशः एंटीकोनवल्सेंट और कॉर्टिकोस्टेरॉइड लिख सकते हैं।
रेडियोथेरेपी के मुख्य दुष्प्रभाव | कीमोथेरेपी के प्रमुख दुष्प्रभाव | कॉर्टिकोस्टेरॉइड के मुख्य दुष्प्रभाव |
थकान खुजली बालों का झड़ना | मतली उल्टी बालों का झड़ना थकान की भावना संक्रमण के लिए कमजोरता | ऑस्टियोपोरोसिस मोटापा अपच उच्च रक्तचाप आंदोलन नींद की बीमारी |
रोग का निदान
एक एपेंडिमोमा के रोग का निदान में सुधार होता है:
- ट्यूमर निम्न श्रेणी का है (ग्रेड II की तुलना में बेहतर ग्रेड I)।
- निदान समय पर है । यह विशेष रूप से ग्रेड III घातक एपेंडिमोमा पर लागू होता है।
- ट्यूमर द्रव्यमान एक आरामदायक स्थिति में रहता है और आकार में छोटा होता है । ग्रेड I या II होने पर भी एक बड़ा और गैर-हटाने योग्य एपेंडिमोमा घातक हो सकता है।



